


高危产妇子宫破裂,术中突发呼吸心跳骤停,命悬一线。黄州区某医院立即启动高危孕产妇抢救预案,不到5分钟,黄冈市中心医院专家相继赶到。经过两院多科室协作,三个多小时争分夺秒的抢救,成功转运至黄冈市中心医院ICU治疗,产妇转危为安,现已痊愈出院。
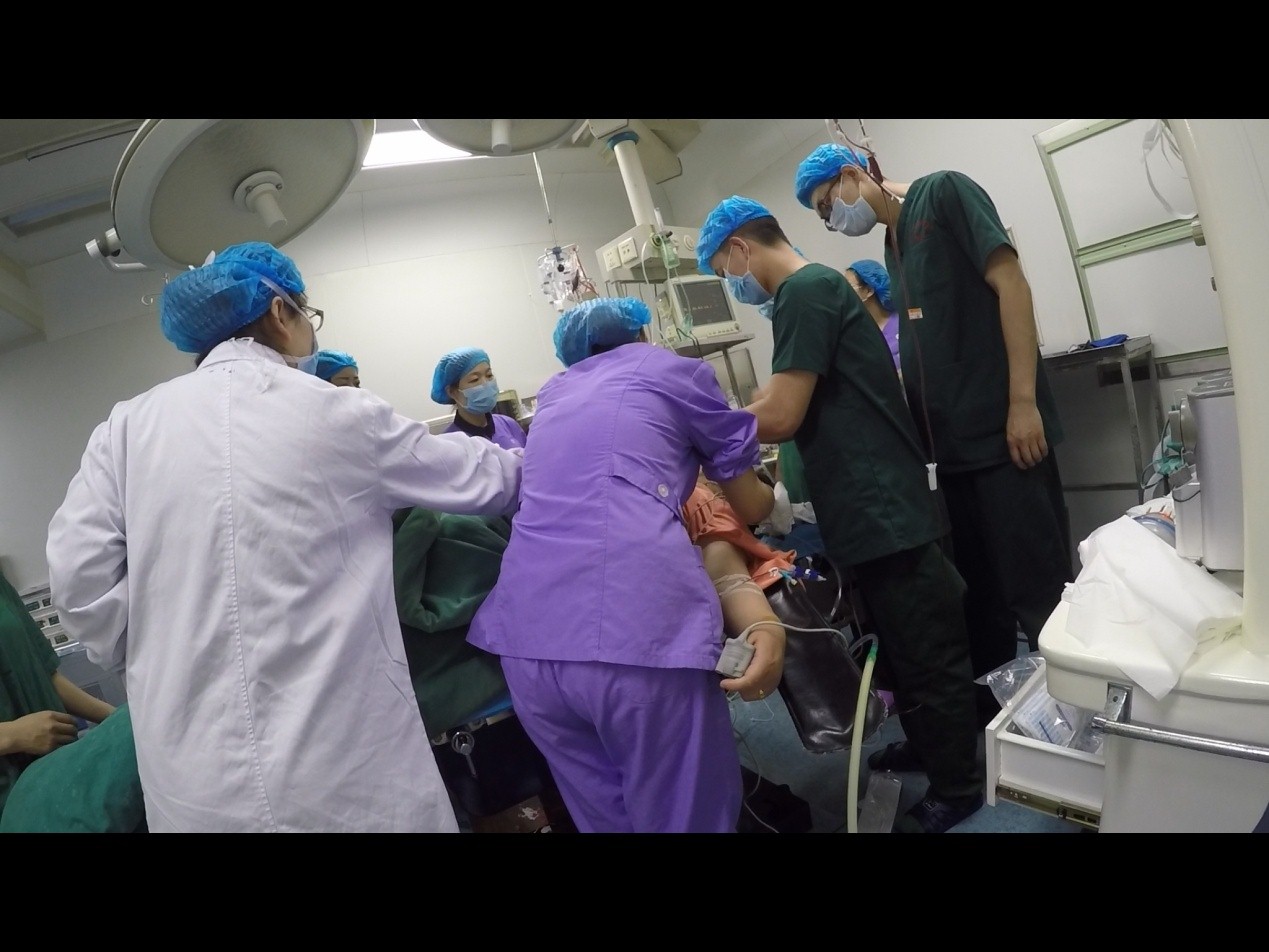
31岁的徐女士怀孕 36 周余,之前经剖宫产生产过2次,此次妊娠也没有进行正规产检,仅做过2次超声检查。近日,徐女士出现腹痛,以为是临产,但是未足月,想着不会这么快正规生产,便想观察下,随后逐渐加重的腹痛,伴随头昏乏力,徐女士才意识到问题没有那么简单,立即到黄州某医院就诊。到达医院时徐女士已经开始出现休克症状,血压仅有50/30mmHg,立即启动绿色通道,发现腹腔内出血,胎儿已经死亡,就近行急诊手术。手术中发现子宫后壁8*8*7cm胎盘植入穿透破口,腹腔内积血4000ml有余,清理积血,子宫部分切除,输血,所有步骤快速进行,突然,心电监护发出刺耳警报,患者心跳骤停。快速心脏按压,气管插管通气,快速输液,输血…… 抢救同时,呼叫市中心医院专家指导抢救。
一场争分夺秒的抢救开始了。
5分钟内,市中心医院120、妇产科主任张志安、麻醉科主任吴耀华立即赶到现场。吴耀华主任立即进行颈静脉穿刺置管及输血补液等支持治疗,在市中心医院专家指导下,所有抢救步骤有条不紊地进行。在抢救的同时,市中心医院产科病房、急救室、ICU、血库严阵以待……
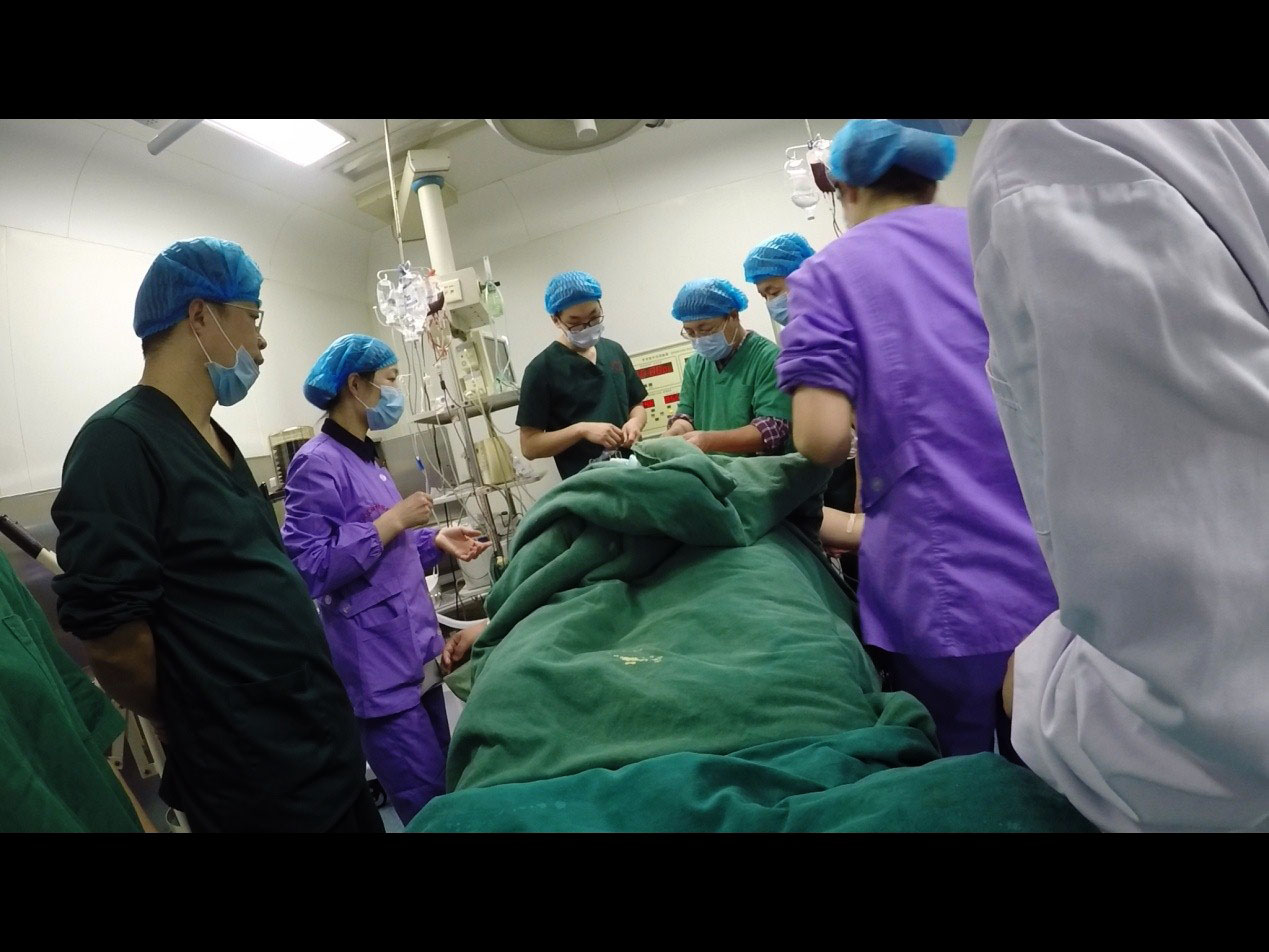
3个多小时积极抢救以后,患者血压基本稳定,并成功转至市中心医院ICU。经市中心医院产科负责人吴义军、ICU主任杨亚东积极治疗,第二天,患者成功拔除气管插管,后期恢复良好。于手术后七天成功出院。
子宫破裂指子宫体部或子宫下段于分娩期或妊娠期发生裂伤,为产科严重并发症,威胁母儿生命。主要死于出血、感染休克。
胎盘植入(placenta accreta)指胎盘绒毛穿入部分宫壁肌层,发生于孕早期。胎盘植入是产科严重的并发症之一,可导致产妇大出血、休克、子宫穿孔、继发感染,甚至死亡。多产、人工流产、引产、剖宫产、产褥感染、子宫切开史、盆腔放疗史、前置胎盘、高龄被认为是导致胎盘植入的高危因素。胎盘植入是妊娠的严重并发症之一,诊断有一定难度。胎盘植入患者子宫切除已成为围生期子宫切除的第一位原因。
随着二胎政策开放,中国剖宫产率居高不下,二者合并存在的患者逐渐增多。对具有高危因素患者必须严格产检,门诊严格管理。
作为黄冈市高危孕产妇抢救中心,黄冈市中心医院承担着全市危急重症产妇救治的重任。在这里,惊心动魄的抢救每天都在上演,抢救高危孕产妇流程迅速启动后,各相关科室医务人员的电话相继响起,打破了夜的宁静。在多年的产科危重症抢救过程中,黄冈市中心医院产科始终坚持多学科专家团队协同作战,在抢救高危孕产妇方面积累了丰富经验。
Copyrights©2022 All Rights Reserved. 黄冈市中心医院 大别山区域医疗中心 版权所有